Qu'est-ce que la médecine régénérative?
La médecine régénérative ou réparatrice est une médecine émergente dont on parle de plus en plus à cause des injections de plaquettes qui ont été utilisées par des athlètes tels que Rafael Nadal et Tiger Woods. Plus près de chez-nous, Jean-Luc Brassard a quant à lui, reçu des cellules souches et Erik Guay a pu bénéficier des injections de prolothérapie (dextrose). En vérité, la médecine régénérative existe depuis très longtemps…
L’histoire de la médecine régénérative a commencé avec la prolothérapie (thérapie par prolifération). À l’époque, les médecins prolothérapistes avaient recours à des substances irritantes qui étaient parfois dangereuses (le phénol par exemple). Avec le temps, les médecins ont réalisé que l’utilisation du dextrose à une concentration de 12.5-15 % était suffisante pour enclencher la cascade inflammatoire essentielle à la guérison des tissus (voir image). Le dextrose est une forme de sucre qui sert à réanimer les patients diabétiques hospitalisés lorsqu’ils tombent en hypoglycémie. Le dextrose est aussi utilisé dans les solutés à l’hôpital. Le dextrose est une solution sécuritaire et abordable. Il est utilisé régulièrement en médecine.
En médecine, beaucoup d’ études sont financées par les compagnies pharmaceutiques. Inutile d’expliquer qu’aucune compagnie ne s’est impliquée dans la recherche sur les simples injections de dextrose. Toutefois, même en l’absence de financement de la part pharmaceutique, de belles études ont été réalisées par mes collègues à l’international et au Canada aussi. Voir les études »





Ici au Québec, il y a eu un rapport émis de l’INESSS en 2013 statuant que la prolothérapie était dangereuse et que la recherche devrait cesser dans ce domaine…. Ce rapport ne se base aucunement sur les données actuelles et il inclut des substances toxiques qui ne sont plus utilisées depuis longtemps.
La prolothérapie est une thérapie qui existe depuis plus de 50 ans. Elle est pratiquée sans problème dans toutes les provinces canadiennes et partout dans le monde. Le CMQ s’est toujours positionné contre la pratique de la prolothérapie mais actuellement, devant les nouvelles études, le CMQ ne s’oppose plus à sa pratique.
Il est à noter qu’il existe une association médicale canadienne (ACMO) et une association américaine (AAOM) qui forment les médecins en prolothérapie. Harvard Medical School forme des physiatres en prolothérapie.
La prolothérapie est la base de la médecine régénérative, elle est sécuritaire et son utilisation ne coûterait pratiquement rien dans le système public.
Bref, la médecine régénérative ou réparatrice (injection de dextrose ou de plasma riche en plaquettes ou bientôt de cellules souches) est une belle avenue pour les patients qui souffrent de douleur chronique, qui souffrent d’arthrose ou qui présentent des problèmes tendineux ou ligamentaires.
Les injections de dextrose hyperosmolaire (prolothérapie) ou de plaquettes ne sont ni une panacée ni une solution miracle. Elles représentent simplement une alternative très intéressante lorsque le patient ne veut pas de cortisone, lorsque l’approche classique a échoué ou lorsque le patient souffre de différentes allergies ou intolérances aux médicaments proposés. Aucune thérapie (prolothérapie, PRP, cellules souches ou viscosuppléance) ne régénère le cartilage.
À tout le moins, ces thérapies ralentiraient la détérioration du cartilage et diminueraient la douleur contrairement à la cortisone qui réduit la douleur certes mais qui détruit le cartilage à long terme.
En médecine régénérative, on distingue deux groupes de traitements: les traitements biologiques (PRP et cellules souches) et les traitements non biologiques (prolothérapie, ténotomie percutanée ).
nStride – Nouveauté!
Pour traiter la douleur liée à l'arthrose du genou
Texte à venir concernant le nStride.
Brochure nStride
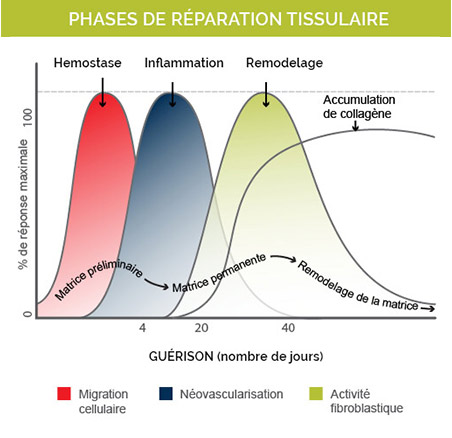
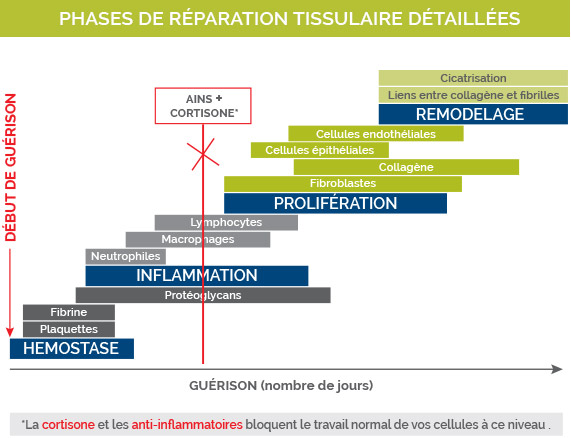
Graphiques des phases de réparation tissulaire
La migration cellulaire débute dès l’injection de dextrose ou de plasma riche en plaquettes. Pendant 3 à 4 jours, c’est la phase inflammatoire qui prédomine. Les globules blancs et les macrophages vont nettoyer la structure inflammée (néovascularisation) et enverront ensuite un signal à l’équipe de construction (activité fibroblastique). Le dépôt et la réparation de collagène commencent à cette étape.
Les types d'injections possibles
En médecine régénérative
1- TÉNOTOMIE PERCUTANÉE
La ténotomie percutanée ou dry needling consiste uniquement à créer de petites fenestrations (trous) dans les tendons ou les ligaments à l’aide d’une aiguille de moyen calibre.
Cette procédure provoque un saignement au site de la structure injectée et apporte ainsi les facteurs de croissance sur place pour permettre la guérison des tendons et des ligaments.
Nous faisons indirectement du dry needling lorsque nous utilisons les techniques d’injection de prolothérapie ou de PRP.
2- PROLOTHÉRAPIE (injections de dextrose hyperosmolaire)
La prolothérapie par injections de dextrose hyperosmolaire (concentration de 12.5- 15%) est une injection composée de dextrose (sucre), de xylocaïne (anesthésique) et d’eau stérile. Les injections de dextrose hyperosmolaire stimulent la réparation des ligaments, des tendons et des articulations. Elle servent également à augmenter leur force. Les injections sont administrées toutes les 3 à 6 semaines et un maximum de six traitements est recommandé. Cet intervalle de 3-6 semaines correspond au temps requis pour la réparation du collagène. Cette période de 3-6 semaines représente exactement le processus inflammatoire et de guérison normal.
Le terme prolothérapie veut dire thérapie qui permet de faire proliférer. À l’époque, les prolothérapistes utilisaient plusieurs types d’irritant pour créer l’inflammation qui est nécessaire à la guérison. Certains de ces irritants sont dangereux si mal injectés. Il n’est plus utile de prendre ces substances dangereuses dorénavant. Il est prouvé que le dextrose seul est efficace et surtout sécuritaire.
Le dextrose est utilisé à une concentration de 12.5-15%. C’est à partir de cette concentration qu’il devient irritant pour les tissus et enclenche ainsi le processus de guérison (voir cascade inflammatoire ci-bas). Tout comme les injections de PRP (Plasma Riche en Plaquettes), les injections de dextrose stimulent la prolifération cellulaire et l’auto-guérison. Elle est cependant beaucoup moins dispendieuse que le prp.
Avantages de la prolothérapie (injections de dextrose hyperosmolaire)
La prolothérapie est peu dispendieuse et est facilement disponible. Elle offre un excellent profil d’inocuité (sécurité) surtout si on la compare aux injections de cortisone et à la prise régulière d’anti-inflammatoires. Elle est régénérative (ligaments et tendons) et non pas seulement analgésique. Les patients qui reçoivent des injections de dextrose peuvent retourner rapidement à leurs activités normales comparativement à ceux qui reçoivent du PRP.
Téléchargez ici les conseils post-injection de prolothérapie.
Quels types de problèmes peuvent être traités avec la prolothérapie ?
- Arthrose du genou
- Arthrose de la hanche
- Séquelle de déchirure musculaire
- Tendinopathie de la coiffe des rotateurs
- Tendinopathie des épicondyliens « épicondylites » ou des épitrochléens « épitrochléite »
- Tendinopathie du moyen fessier
- Tendinopathie des ischio-jambiers ou des adducteurs
- Tendinopathie rotuléenne (genou)
- Tendinopathie d’Achille
- Aponévropathie plantaire (fasciite plantaire)
- Séquelle d’entorse (cheville ou genou par exemple)
Quelques articles et études à lire
(en anglais seulement)
Metaanalyses
Prolotherapy: A Clinical Review of its Role in Treating Chronic Musculoskeletal Pain, Laura M. Distel, MD, Thomas M. Best, MD, PhD
Dextrose Prolotherapy : A Narrative Review of Basic Science, Clinical Research, and Best Treatment Recommendations, Kenneth Dean Reeves, MD, Regina W.S. Sit, MD, David P. Rabago, MD
A Systematic Review of Dextrose Prolotherapy for Chronic Musculoskeletal Pain, Ross A. Hauser, Johanna B. Lackner, Danielle Steilen-Matias, and David K. Harris
Prolotherapy in Primary Care Practice, David Rabago, MD, Andrew Slattengren, DO, and Aleksandra Zgierska, MD, PhD
Sécurité
Side Effects and Adverse Events Related to Intraligamentous Injection of Sclerosing Solutions (Prolotherapy) for Back and Neck Pain- A Survey of Practitioners, Simon Dagenais, DC, PhD, Oladele Ogunseitan, MPH, PhD, Scott Haldeman, DC, MD, PhD, James R. Wooley, DC, Robert L. Newcomb, PhD
3- PRP – Plasma Riche en Plaquettes
Qu’est-ce que le PRP ?
Le terme PRP signifie : Plasma Riche en Plaquettes.
Le PRP est composé d’une concentration élevée de plaquettes sanguines. Nous produisons cette concentration élevée
grâce à la centrifugation de vos plaquettes à mon bureau (terme anglais : blood spinning ).
Comment fonctionne le PRP ?
Les plaquettes sanguines contiennent des facteurs de croissance pouvant stimuler la cicatrisation des tissus.
L’injection de PRP a pour but de favoriser la guérison des tissus blessés en stimulant la cascade normale de guérison de votre corps.
Pour quels types de problèmes le PRP peut-il être utilisé ?
- Arthrose du genou
- Arthrose de la hanche
- Séquelle de déchirure musculaire
- Tendinopathie de la coiffe des rotateurs
- Tendinopathie des épicondyliens « épicondylites » ou des épitrochléens « épitrochléite »
- Tendinopathie du moyen fessier
- Tendinopathie des ischio-jambiers ou des adducteurs
- Tendinopathie rotuléenne (genou)
- Tendinopathie d’Achille
- Aponévropathie plantaire (fasciite plantaire)
- Séquelle d’entorse (cheville ou genou par exemple)
Quelle est la procédure d’injection de PRP ?
- Le rendez-vous pour l’injection dure une heure au maximum.
Vous devez être accompagné lors de cette procédure. - L’infirmière fait un prélèvement sanguin et nous mettons votre sang dans la centrifugeuse à une vitesse donnée. Ceci permet de séparer vos globules rouges et blancs de vos plaquettes.
- Une fois la centrifugation terminée, je retire le plasma riche en plaquettes du tube et le réinjecte dans votre tissu lésé ou dans votre articulation. La procédure se fait sous guidage échographique et de façon stérile.
- Lors de l’injection, vos plaquettes, maintenant plus concentrées, relâchent plusieurs facteurs de croissance. Cette relâche peut créer de l’inflammation et de la douleur, mais c’est ce qui permet la guérison.
- Toute la procédure se fait à mon bureau.
Combien de traitements sont nécessaires ?
La réponse au traitement est variable d’un patient à l’autre. Certains patients nécessitent un deuxième traitement, rarement un troisième.
Je vous revois six semaines plus tard et vous évalue à nouveau. La guérison normale des tissus se fait en 4 à 6 semaines. Nous discuterons à ce moment-là des différentes options thérapeutiques, selon votre état et selon mon examen.
Quels sont les effets secondaires possibles ?
- Il y a très peu d’effets secondaires puisqu’il s’agit d’une technique naturelle où l’on utilise votre propre sang.
- L’effet secondaire le plus fréquent est l’augmentation de la douleur suite à l’injection. Cette douleur peut durer jusqu’à deux semaines dans de rares cas.
- L’inflammation aiguë que je provoque est nécessaire à la guérison de vos tissus. Il se peut que vous n’ayez pas mal du tout et que vous guérissiez quand même.
- Les risques d’infections et d’allergie à la xylocaïne (anesthésiant) sont très rares.
- Il peut se former un caillot ou je peux toucher un nerf.
- Le risque de détérioration de votre condition ou le risque de rupture des tissus est très faible. Il faut respecter mes recommandations post-
traitement.
Quelles sont les recommandations suite à cette intervention ?
- Vous devez éviter les anti-inflammatoires (incluant l’Advil et le Motrin) et la cortisone une semaine avant et une semaine après l’intervention.
- Il est utile de débuter un programme de réadaptation en physiothérapie deux semaines après le traitement.
- Les activités sportives sollicitant de façon spécifique la région traitée ne sont généralement pas autorisées avant deux à trois mois selon votre réponse au traitement.
Quand devez-vous songer à cette procédure ?
Habituellement, ce traitement est réservé aux cas n’ayant pas eu de résultat satisfaisant avec le traitement conventionnel (anti-inflammatoires, physiothérapie, injection de cortisone, repos, etc.)
En revanche, avec la connaissance actuelle des multiples effets secondaires de la cortisone, les patients peuvent décider d’avoir recours à la médecine régénérative par injection de PRP plus rapidement.
Que dois-je faire si je désire recevoir ce traitement ?
Vous devez prendre rendez-vous avec moi. Vous n’avez pas besoin de référence pour me rencontrer. Je vous évalue lors de notre premier entretien et vous indique si vous êtes un bon candidat pour ce traitement.
Avant cette première rencontre, je dois recevoir :
- Tout rapport radiologique que vous jugez pertinent pour l’évaluation de votre condition (résonnance magnétique, radiographie, échographie, etc.)
- Par courriel (non sécurisé) ou par fax (sécurisé): info@dreducasse.com | 514 768-4846
Téléchargez ici les conseils post-injections de plasma riches en plaquette (PRP).
4- CELLULES SOUCHES ( Je ne les injecte pas. Nous avons besoin d'encore plus de recherches)
Une injection de cellules souches consiste à prélever du tissu graisseux abdominal ou de la moelle osseuse pour en retirer les cellules souches. Elles sont ensuite mélangées avec le PRP (Plasma Riche en Plaquettes) et injectées là où il y a une déchirure tendineuse, ligamentaire ou une lésion cartilagineuse. Il y a plusieurs tissus dans le corps qui fournissent les cellules souches, mais en médecine musculosquelettique, les prélèvements se font principalement dans le tissu graisseux et dans la moelle osseuse.
Les cellules souches ont cette capacité de se transformer pour devenir le même tissu que celui dans lequel elles sont injectées. En d’autres termes, si elles sont injectées dans un tendon, elles se transforment en tendon. Si elles sont injectées dans un ligament, elles se transforment en ligament. C’est la technique la plus proche de la perfection quant au traitement des lésions musculosquelettiques, mais beaucoup d’études sont à faire pour s’assurer qu’elles ne causent pas d’effets secondaires à long terme.
Le traitement par cellules souches est très dispendieux.
Personnellement, je n’injecte pas encore les cellules souches, car la communauté internationale médicale ne s’entend pas encore sur la meilleure façon de prélever les cellules souches (moelle osseuse vs tissu adipeux). De plus, il n’y aucun marqueur disponible en cabinet pour identifier quels types de cellules sont retirées lors des prélèvements. Ces cellules sont-elles encore vivantes ou non après le prélèvement ? Combien de cellules sont prélevées ? Combien avons-nous besoin de cellules pour rendement optimal? Seuls les laboratoires de recherche ont cette capacité d’identifier exactement les cellules injectées.
Finalement, Santé Canada n’approuve pas encore ce traitement (voir article ci-dessous).
Pour en savoir plus sur la législation canadienne par rapport aux cellules souches, veuillez cliquer sur le lien suivant :
La viscosuppléance
La viscosuppléance (Synvisc One, Cingal, Durolane, Neovisc, Suplasyn, Ostenil, Monovisc, etc) c’est de l’acide hyaluronique qui s’apparente à votre liquide synovial. Ce lubrifiant nourrit votre cartilage. Contrairement à la cortisone, il n’y a pas de nombre maximal d’injections que nous pouvons effectuer par année. Son coût est élevé mais les effets de la viscosuppléance sur les articulations sont excellents. La viscosuppléance aurait un effet positif à court et à long terme sur la protection des cartilages limitant ainsi la progression vers l’arthrose sévère.
- Indications : traitement de l’arthrose
- Contre-indications : allergies au poulet ou aux œufs (dans le cas du Synvisc seulement)
- Effets secondaires : réaction inflammatoire importante en moins de trois jours au site de l’injection. (6 injections sur 100 environ )
» Téléchargez ici les conseils post-injections de viscosuppléance.
